La esperanza de que la salud mental en los próximos años o décadas sea un valor apreciable en el Perú a nivel individual, familiar y en su conjunto, tanto como el producto bruto interno, expresó hoy el destacado médico psiquiatra Yuri Cutipé, titular de la Dirección de Salud Mental del Ministerio de Salud (Minsa).
Manifestó que la salud mental un medio para el desarrollo, cuyo cuidado no depende solo del sector Salud, como hegemónicamente se creía, sino también de todos los otros sectores que, desde sus ámbitos, tendrán que asumir este desafío para realmente lograr impactos positivos.
En ese contexto, destaca la instalación del Consejo Nacional de Salud Mental, que será un espacio de articulación entre los diferentes sectores del Ejecutivo, con la participación de diez ministerios, Essalud, Devida, el Inpe, entre otras instituciones, de modo que puedan desarrollar un plan intersectorial de mediano y largo plazo, a partir de la Ley de Salud Mental, que contribuya a consolidar esta política fundamental y a alcanzar el fortalecimiento y expansión de los servicios que se brindan para su atención.

Cutipé sostiene que la salud mental es ese estado de bienestar estrechamente vinculado con la capacidad que tenemos los seres humanos de enfrentar las tensiones normales de la vida y de trabajar de manera productiva, contribuyendo a la construcción de una comunidad solidaria.
"Antes decíamos que no hay salud, sin salud mental, pero ahora sabemos que tampoco hay desarrollo personal y de los pueblos, sin salud mental, de modo que es muy importante especialmente ahora, cuando las sociedades en el mundo han sido tan golpeadas por el virus y que la situación demanda una reconstrucción de los países que requieren que su capital humano, su población, esté en condiciones de afrontar los nuevos retos para salir adelante y disponer de la posibilidad de tener una vida fructífera", declaró a El Peruano.
Refiere que, de una manera más evidente, en las dos últimas décadas, los países empezaron a hacerse responsables del cuidado de la salud mental, como un componente esencial del derecho a la salud de las poblaciones; y que en Latinoamérica dos países tomaron iniciativas sobre el tema: Brasil y Chile.
"El Perú empezó recién en el 2012, cuando se modificó la Ley General de Salud y se declaró la reforma de la atención en salud mental. Y en el 2019, cuando la Ley de Salud Mental recoge los avances de la ley previa y, a la vez, se impulsa su desarrollo intersectorial".
Es decir, que todos los sectores asuman responsabilidades y no solo Salud, teniendo en cuenta que la generación, el comportamiento y el cuidado de la salud mental de una población dependen de factores sociales como la educación, el soporte y la participación social, el acceso a la recreación, inclusive la calidad de vivienda, seguridad alimentaria, presiones financieras, el trabajo, la densidad poblacional, el género, la identidad, y otros factores vinculados al cuidado de la salud mental, y que demanda que todos tengan objetivos y responsabilidades específicas de desarrollo de este componente.
Incidencia en la productividad
El médico psiquiatra explica que aproximadamente cada año, entre el 15% y el 20% de la población de cada país –en el Perú es el 20%– tiene algún trastorno mental y que estos por definición son aquellos sufrimientos mentales que limitan el desenvolvimiento de los individuos. "Las personas con problemas de salud mental tienen más probabilidades de abandonar antes la educación a tiempo completo, o mayor riesgo de desempleo, lo que afecta la productividad y genera más ausencias por enfermedad en los centros laborales. De allí que exista la necesidad de tener un política pública, multisectorial, que responsabilice tareas específicas de todos los ámbitos de la vida de una sociedad".
Las cifras
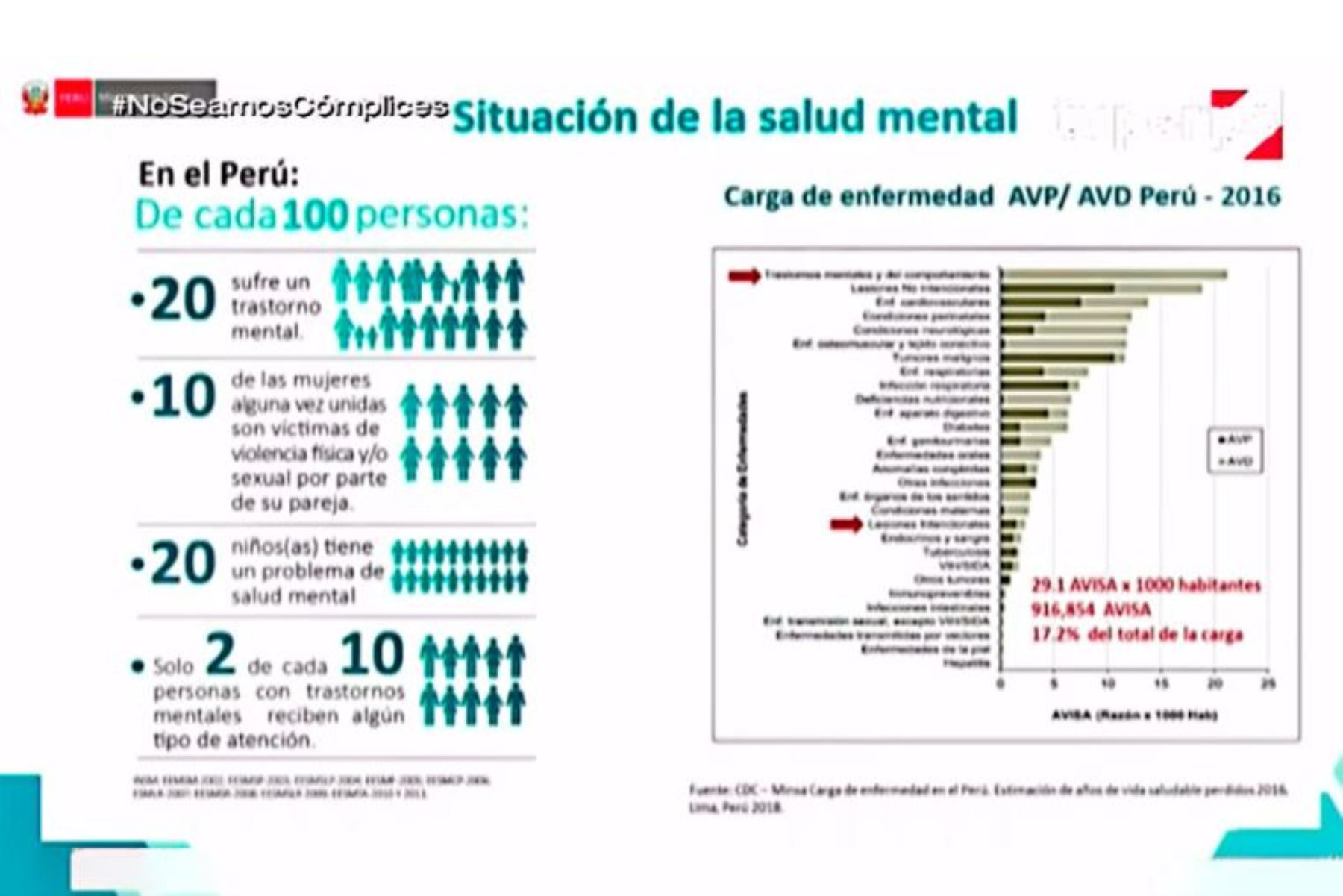
En el Perú de hoy, 20 de cada 100 personas tienen un problema de salud mental; 10 de cada 100 mujeres son víctimas de violencia física o sexual por parte de sus parejas; 20 niños presentan algún tipo de alteración de su estado mental, y solo 2 de cada 10 personas con algún trastorno emocional reciben algún tipo de atención.
El doctor Cutipé las confirma cómo válidas. Asegura que se trata de promedios nacionales que vienen de los estudios epidemiológicos en salud mental que desarrolla el Instituto Nacional de Salud Mental Honorio Delgado-Hideyo Noguchi y que son necesarios para planificar el trabajo y avanzar en el cierre de brechas. "El Perú es uno de los países que se han preocupado por tener esta información, porque en realidad en el mundo muy poco se investiga poblacionalmente en esta parte de Latinoamérica".
Resalta, además, que el próximo año se espera realizar una encuesta nacional de salud mental, para lo cual ya se ha solicitado financiamiento, y que servirá para contar con un estudio de esta naturaleza.
"Según la OMS, una de cada cuatro personas tiene un trastorno mental cada año y, según esos estudios, en promedio, el 80% de la población tendría acceso a estos servicios. Nosotros estamos en uno de cada cinco personas; sin embargo, en Lima el 70% no tiene acceso a servicios de salud mental y en Loreto, por ejemplo, el 95% no podría acceder a este tipo de atención, esto dependiendo del tipo de aseguramiento que posee la población.
El Ministerio de Salud, junto con los gobiernos regionales, desarrolla en los últimos años una política de servicios para la población en general, y calculamos que hemos pasado del 10% que tenía acceso a estos servicios al 30%. Este avance se ha dado en dos años. "Calculamos que si seguimos con esta orientación, en una par de años podremos llegar al 50% y en dos años más, al 70% de la población".
Refiere que para lograrlo hay seguir aumentando la inversión y no solo en el Ministerio de Salud, sino también en Essalud, que hoy solo dedica el 0.5% de presupuesto a salud mental. "Essalud tiene más de 10 millones de peruanos a su responsabilidad y así como es necesario que ellos incrementen recursos para mejorar sus servicios, otros subsectores, incluyendo los privados, deben mejorar su oferta, para que ese promedio nacional disminuya de manera consistente".
Inversión en salud
Respecto a la inversión, el médico psiquiatra asegura que está aumentando en los últimos años en lo correspondiente al Minsa. "Actualmente tenemos a setiembre un presupuesto de 551 millones de soles. Se duplicó en los dos últimos años, esto posibilitó la implementación de 124 centros de salud mental que antes eran solo 31, pero también facilitó la contratación de psicólogos en los centros de salud, con el fin de reforzar y capacitar al personal de las postas médicas para la atención correspondiente o, al menos, la identificación de los casos.
Precisa que la instalación de estos centros no se planifica territorialmente por prevalencia, porque las diferencias son muy pequeñas, son casi homogéneas en todas las poblaciones, como puede ocurrir con el dengue en el oriente, por ejemplo, donde las prevalencias son altas. "En salud mental, lamentablemente las prevalencias son homogéneas, el problema es mucho más masivo y eso pasa en todo el mundo, así sean países con mayor desarrollo".
Resalta los alcances del Plan Nacional de Fortalecimiento de Servicios de Salud Mental Comunitaria 2018-2021, que se ha orientado a la aplicación de estos servicios. "La meta al 2021 es llegar a 281 centros de salud mental. La otra meta es poseer 62 hospitales al 2021, comunidades de hospitalización breve en salud mental y adicciones, además de 170 hogares protegidos, que son servicios de protección residencial para personas con trastornos mentales severos y están en riesgo familiar, o viven en situación de calle, o de abandono en hospitales; y contar con psicólogos en 1,195 establecimientos de salud".
Cambio de conducta
En relación con la negativa de las personas a admitir problemas de salud, el psiquiatra afirma que esta posición ha ido cambiando, esto depende del tipo de problema. "El cambio no es total, pero vemos que la población afectada por problemas depresivos o trastornos de ansiedad tiene una mayor conducta de búsqueda de ayuda que los que tienen problemas por consumo de alcohol o alguna otra sustancia".
Según los estudios del Instituto Nacional de salud Mental, el 80% de la población afectada por problemas depresivos es consciente de su situación y está en pos de ayuda. No ocurre lo mismo en el caso de las personas que tienen problemas por la ingesta de alcohol u otras sustancias y que, en promedio, apenas el 20% busca ayuda. "Esto tiene relación con la naturaleza del problema, además del estigma, que es mayor en la sociedad respecto a las personas que consumen drogas. "En general, en el mundo hay una mayor preocupación por los trastornos depresivos, de ansiedad, obsesivos compulsivos, de pánico, o por las afectaciones que tienen los niños y niñas.
Esto también lo vemos en los centros de atención comunitarios donde una buena proporción de casos son menores, adolescentes, que sus padres conducen, o los colegios derivan y que básicamente son trastornos del desarrollo, como autismo, aprendizaje, trastornos asociados a hiperactividad, o déficit de atención o de conducta y también emocional. La actitud de búsqueda está cambiando, pero no es homogénea.
Cutipé señala, basándose en las recomendaciones de la OMS, que el abordaje de la salud mental depende de la necesidad de cada persona, de cada caso. Por ejemplo, un paciente con trastornos del espectro autista requerirá un terapeuta del lenguaje, un terapeuta ocupacional, antes que un psicólogo o un psiquiatra, que son los que hacen las evaluaciones finales.
Explica que lo ideal tener equipos multidisciplinarios de salud mental, en los 18 obviamente haya psicólogos, psiquiatras, enfermeras especializadas, terapeutas ocupacionales, del lenguaje, trabajadoras sociales, que son de una ayuda enorme para los médicos, pues hacen el seguimiento de los pacientes, de la visitas domiciliarias, de gestionar los apoyos en el colegio, o la propia asesoría a las familias.
Sector público
Como parte de las políticas de salud ocupacional, establecidas en la Ley de Salud Mental vigente, el médico señala que existe la obligación de ejecuttar medidas de protección que incluya la identificación del problema, sin atentar con el derecho al trabajo y sí más bien, lo proteja. Refiere que la ley recién se aprobó el año pasado y este año ha sido reglamentada; pero se esperan avances progresivos y justamente uno de los elementos básicos y estratégicos para impulsar estos desarrollo es la constitución del Consejo Nacional de Salud Mental, que acaba de ser presentada.
"El consejo, de acuerdo con el decreto supremo que lo crea, podrá proponer planes, programas y proyectos para contribuir a la implementación de la Ley de Salud Mental. También podrá hacer el seguimiento de cumplimiento de la política pública, de los planes que se aprueben y pedir informes técnicos o de cumplimiento y promover mecanismos y acuerdos de cooperación intersectorial e intergubernamental".
"Lo primero que se espera en los próximos meses es que el consejo proponga la política pública de salud mental, así como el plan intersectorial de salud mental al 2030. Eso aportará a que, en su conjunto, el Estado se responsabilice de la salud mental en el país.
Más en Andina: